Общность
Макула (или желтое пятно) - это небольшая область в центре сетчатки, чувствительная к свету и отвечающая за четкое и детальное зрение.

Человеческий глаз в разрезе.
Источник: https://en.wikipedia.org/wiki/Macula_of_retina
Макула имеет некоторые особенности по сравнению с другими областями сетчатки. Фактически, это область с наибольшей плотностью фоторецепторов (в частности, колбочек), которые представляют собой светочувствительные нервные клетки, специализирующиеся на преобразовании световых сигналов в электрические импульсы, которые затем интерпретируются мозгом как визуальная информация (изображения).
Макула - чрезвычайно нежная область и по этой причине особенно уязвима для патологических и дегенеративных явлений.
Анатомия
Сетчатка - это мембрана, выстилающая внутреннюю часть глазного яблока. Он прилегает к сосудистой оболочке и оснащен фоторецепторами (колбочками и палочками) и другими нейронами, чувствительными к световым раздражителям.
Офтальмоскопическое исследование показывает сетчатку как пластинку красно-оранжевого цвета, которая представляет внизу - в медиальном и латеральном положении по отношению к заднему полюсу глаза - небольшую эллиптическую область желто-оранжевого цвета размером примерно 2-5 мм в диаметре: желтое пятно.
Его центр расположен сбоку и ниже диска зрительного нерва (который совпадает с местом начала зрительного нерва). В желтом пятне нет кровеносных сосудов, которые препятствовали бы прохождению и захвату света.
Примечание. Желтый цвет макулы, очевидный при осмотре глазного дна, обусловлен наличием пигментов, относящихся к категории каротиноидов, лютеина и зеаксантина, макулы (на практике каротиноиды действуют как своего рода фильтр).
Ямка
Центральная часть макулы - это ямка (или fovea centralis), небольшое углубление, которое представляет собой область наилучшего визуального определения. В фовеальной области концентрация колбочек максимальна, а палочки полностью отсутствуют.
Конусы и стержни
Колбочки и палочки - это специализированные клетки, расположенные во внешнем слое сетчатки, способные преобразовывать световой (физический) стимул в электрохимический сигнал, который отправляется в мозг. Эти фоторецепторы не имеют равномерного распределения: около 125 миллионов палочек образуют «широкую полосу» по периферии сетчатки, в то время как в заднем полюсе сетчатки имеется около 6 миллионов колбочек, сосредоточенных в основном в макулярной области.
Их роли тоже разные:
- Стержни обеспечивают черно-белое зрение, очень чувствительны к свету и позволяют видеть в условиях низкой или низкой освещенности (скотопическое или сумеречное зрение).
- Колбочки очень разные: на самом деле существует три типа колбочек, которые воспринимают синий, зеленый или красный цвет; их стимуляция в различных комбинациях позволяет различать разные цвета. Колбочки обеспечивают более четкое и четкое изображение, чем стержни, позволяя видеть детали, но требуют более интенсивного света; в основном они используются при дневном зрении.
Колбочки и стержни состоят из двух частей: одна отвечает за улавливание света, а вторая - за его адаптацию для передачи его через волокна зрительного нерва. Кроме того, каждый из этих фоторецепторов контролирует определенную часть сетчатки: визуальное изображение, следовательно, , результат «обработки» информации, передаваемой всей совокупностью рецепторов.
Функции
Макула - это часть сетчатки, отвечающая за четкое зрение (точки) и распознавание цвета благодаря максимальной плотности фоторецепторов (в основном колбочек) и организации нервных связей.
Точечное зрение позволяет читать, заправлять нить в швейную иглу, узнавать лицо, видеть дорожные знаки во время вождения и различать детали и очень мелкие предметы. Это объясняет, почему болезни желтого пятна немедленно негативно влияют на зрительную функцию.
Вклад в видение
Макула отвечает за центральное зрение (то есть позволяет нам сфокусировать взгляд в центре поля зрения, прямо перед нами) и более чувствительна, чтобы четко различать детали, чем остальная часть сетчатки. Здесь действительно сосредоточено наибольшее количество световых лучей.
Когда мы смотрим на объект, испускаемые или отраженные фотоны после прохождения через роговицу, зрачок и хрусталик улавливаются конусами макулы. Эти фоторецепторы находятся во взаимосвязи с рядом нервных клеток, присутствующих в других слоях сетчатки; их функция заключается в преобразовании световых стимулов в электрохимические импульсы, позволяя им передаваться по оптическим путям от зрительного нерва к мозгу.
Макулопатии
Есть много заболеваний, поражающих макулу. Среди них выделяют наследственные и приобретенные формы.

Поражение желтого пятна также может возникать при системных заболеваниях, таких как диабет (диабетическая ретинопатия).
Также существуют макулопатии, вызванные приемом определенных лекарств (например, противомалярийных средств, тамоксифена, тиоридазина и хлорпромазина) или послеоперационных осложнений (послеоперационный кистозный отек желтого пятна).
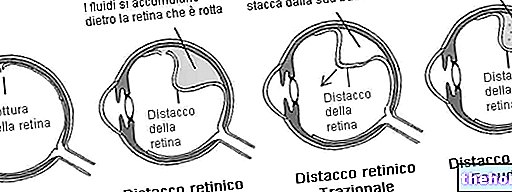
Возрастная дегенерация желтого пятна
Возрастная дегенерация желтого пятна является наиболее частой патологией желтого пятна и основной причиной слепоты в развитых странах после 55 лет. Это хроническое заболевание, характеризующееся прогрессирующими изменениями сетчатки, мембраны Бруха и сосудистой оболочки.
Возрастная дегенерация желтого пятна может иметь две формы:
- Сухая дегенерация желтого пятна (атрофическая): медленно прогрессирует, это наиболее частая форма (касается примерно 80% случаев). Начинается с образования желтоватых белков и гликемических отложений, называемых «друзами»; уменьшение или исчезновение (атрофия) клеток макулы, приводит к постепенному снижению остроты зрения.
- Влажная дегенерация желтого пятна (неоваскулярная): быстрее при ухудшении зрения, она характеризуется ростом аномальных кровеносных сосудов из сосудистой оболочки в соответствии с желтым пятном; Искажение зрения вызвано утечкой крови и жидкостей из новообразованных кровеносных сосудов, которые собираются под желтым пятном и поднимают его. Влажная дегенерация желтого пятна более агрессивна, чем сухая форма, поскольку может вызвать быструю и серьезную потерю центрального зрения (вызванную рубцеванием кровеносных сосудов).
Причины этих макулопатий пока не ясны. Однако было выявлено несколько генетических, метаболических и поведенческих факторов, которые могут увеличить риск дегенерации макулярной ткани. К ним относятся курение сигарет, длительное воздействие интенсивного солнечного света, высокое кровяное давление и высокий уровень холестерина в крови. Сбалансированная диета, богатая фруктами и овощами и с низким содержанием животных жиров, отказ от курения и периодические проверки офтальмологом - наиболее эффективные средства для снижения риска и раннего выявления признаков заболевания.
Наследственно-дегенеративные макулярные дистрофии
Несколько менее частых форм дегенерации желтого пятна могут начаться у пациентов в возрасте до 55 лет. Многие из этих заболеваний с ранним началом передаются по наследству, и их более правильно определить как дистрофии желтого пятна.
Болезнь Штаргардта (или ювенильная макулярная дистрофия) обычно начинается в детском и подростковом возрасте и почти всегда наследуется как аутосомно-рецессивный признак. Прогрессирующее снижение центрального зрения, связанное с заболеванием, вызвано гибелью фоторецепторных клеток в макуле и поражением пигментного эпителия сетчатки.
Другие наследственные макулопатии включают позднюю стадию пигментного ретинита и болезнь Беста (или желточно-желточную дистрофию).
Миопическая макулопатия
Миопическая макулопатия возникает у людей с дегенеративной или патологической миопией, состоянием, характеризующимся увеличением осевой длины глаза (более 26 мм) и дефектом рефракции более 6 диоптрий. Миопическая макулопатия возникает в результате ряда анатомических изменений: сетчатка не может хорошо адаптироваться к удлинению луковицы, поэтому она подвергается деформации или повреждениям на периферии (небольшие разрывы).
При патологической миопии кровоизлияния в желтое пятно могут возникать при внезапном снижении остроты зрения, иногда с искажением изображений, нарушением нормальной архитектуры желтого пятна и серьезной потерей зрения.
Макулярная складка
Макулярная складка представляет собой развитие тонкой полупрозрачной мембраны (называемой эпиретинальной) на внутренней поверхности сетчатки над желтым пятном. Такая пленка может сжиматься и приводить к сморщиванию центральной области сетчатки, нарушая ее нормальную функцию.
Макулярное отверстие
Макулярное отверстие - это небольшой разрыв, который затрагивает всю толщину ткани сетчатки и включает фовеальную область.
Этот дефект связан с несколькими патологическими состояниями: витреомакулярной тракцией (вызванной образованием эпиретинальных мембран), травматическими событиями, миопической дегенерацией, окклюзиями сосудов и гипертонической ретинопатией. Ранние симптомы макулярного отверстия включают нечеткое зрение, скотому и искажение изображения.
Симптомы макулапатии
Заметить начало патологии желтого пятна не всегда просто, особенно когда она поражает только один глаз.
Основные симптомы макулопатии включают:
- Снижение остроты центрального зрения с постоянством периферического;
- Искажение изображений (например, прямые линии могут казаться изогнутыми, объекты - смещенными по форме и размеру);
- Измененное восприятие цветов, которые кажутся блеклыми;
- Пониженная чувствительность к контрасту;
- Наличие «темного или пустого участка в центре поля зрения (скотома)».
Центральная деформация изображения (метаморфопсия) обнаруживается с помощью «сетки Амслера», то есть рисунка из перпендикулярных прямых линий на черном или белом фоне с центральной точкой. Во время этой простой оценки пациент закрывает один глаз и смотрит на область в центре, удерживая сетку на расстоянии 12-15 см от лица. При нормальном зрении все линии сетки вокруг точки прямые, равномерно распределенные и без пропусков; если есть искажение прямых линий на появляется центральная зрительная зона или сероватое пятно, закрывающее то, что зафиксировано, однако можно заподозрить заболевание, затрагивающее макулу.
Таким образом, чтобы оценить функцию желтого пятна и проверить состояние сетчатки, необходимо измерить остроту зрения и проанализировать глазное дно с помощью офтальмоскопа. Чтобы правильно диагностировать макулопатию, пациент может также пройти инструментальные исследования, такие как ОКТ ( Оптическая когерентная томография), флуоангиография и ангиография с индоцианином зеленым ».


.jpg)